Здоровье современного человека
Патогенетические механизмы действия биодобавок
при кожных заболеваниях
при кожных заболеваниях
Антилевский В.В. (к.м.н.), г. Минск
В условиях все ухудшающейся экологической обстановки в нашей республике проблемы лечения различных кожных заболеваний встает особенно остро, так как кожа – первый орган, сталкивающийся с неблагоприятными воздействиями факторов внешней среды. С другой стороны, кожные заболевания часто являются лишь внешними проявлениями различных соматических нарушений, особенно со стороны желудочно-кишечного тракта, печени, иммунной системы.
Именно поэтому, назначение БАДов для коррекции нарушений в целостном организме есть залог успеха в лечении, как кожных заболеваний, так и вторичных кожных изменений.
В настоящей работе хотелось бы осветить две основных темы: комплексное патогенетическое лечение псориаза и лечение себореи и угревой болезни.
ПСОРИАЗ
На основании данных современной литературы об этиологии и патогенезе псориаза, можно прийти к выводу, что в настоящее время выделяется несколько взаимодополняющих концепций, основанных на изучении: аутоиммунных процессов, нервной системы, состояния внутренних органов, микроциркуляции, провоцирующих окружающих стимулов.
Среди множества теорий возникновения псориаза одной из основных в настоящее время считается наследственная теория, которая основана на случаях семейного проявления этого дерматоза с высоким риском выраженности заболевания в первые два десятилетия жизни.
Однако, будучи мультифакториально наследуемым, псориаз не является, строго говоря, наследственным заболеванием. На сегодняшний день выделяют две эпидемиологических формы псориаза: тип I и тип II.
Псориаз I типа ассоциируется с системой human lymphocyte antigen (в 85,3% случаев выявлены маркеры HLA). Он характеризуется семейственностью. Течение заболевания при псориазе I типа в большинстве случаев более тяжелое, чем при типе II, имеет выраженную тенденцию к генерализации процесса.
Псориаз II типа ассоциируется с поздним началом (старше 40 лет) и является спорадическим. Отсутствует четко выраженная связь с системой HLA. Семейная частота заболевания отсутствует. В отличие от первого типа чаще встречаются поражения ногтей и суставов.
Другой общепризнанной теорией возникновения псориаза является иммунная. Сюда помимо воспалительных изменений в сосудах и инфильтрата из активированных Т-лимфоцитов и макрофагов, относят очаговые скопления гранулоцитов, а также повышение эпидермалъной пролиферации кератииоцитов.
Из-за преобладания эпидермальной гиперпролиферации и скопления гранулоцитов причину псориаза долго искали в функциональном нарушении роста кератиноцитов, активности нейтрофилов или обмена арахидоновой кислоты, и в результате эти исследования занимают значительную часть в патогенезе развития заболевания.
Часто начальные признаки спорадически возникающего псориаза можно сопоставить с какими-либо психотравмирующими ситуациями, хотя большинство авторов придерживаются мнения, согласно которому псориаз не является в полной мере психосоматическим заболеванием.
В качестве отдельной части в патогенезе псориаза рассматривают нарушения во внутренних органах. В первую очередь это касается хронических очагов инфекции (хр. тонзиллит, хр. гайморит и др.), нарушения со стороны органов желудочно-кишечного тракта (печени, желчного пузыря, толстого кишечника).
Исхода из всего вышесказанного, псориаз, будучи полиэтиологическим заболеванием требует при своем лечении такого же многостороннего подхода.
Лечение этого заболевания мы разделяем на две группы – местное и общее.
Базисное общее лечение составляется с помощью нескольких групп добавок:
2.2. К этой же группе можно отнести такие БАДы как По д'Арко, Красный клевер и Черный орех, обладающие способностью купировать аллергические и аутоиммунные процессы. Pau d'Arco обладает также мощным противовоспалительным эффектом и может выступать в качестве иммуномодулятора.
3. Третья группа – БАДы, обладающие способностью нормализовать микроклимат в кишечнике. Это волокна и препараты, содержащие сапрофитную флору и ферменты(Локло, Бифидофилус, Эй Джи Экс). Назначение этих БАДов диктуется необходимостью исключить попадание в общий кровоток самого разного рода токсинов экзо- и эндогенного происхождения, попадающих и образующихся в кишечнике и воздействуя на одну из самых тонких и вариабельных систем нашего организма – иммунную. С другой стороны, нормализация микрофлоры в кишечнике способствует образованию и всасыванию некоторых витаминов, что также способствует нормализации митотической активности кератиноцитов.
4. Четвертая группа – БАДы, нормализующие состояние нервной системы – такие как Эйч Ви Пи, Восьмерка и др.
Местное лечение.
В качестве местного лечения применяется лосьон, приготовленный из Коллоидного серебра и Вич-Вера геля в пропорции 1:4 и 1:5.
Принцип действия этого лосьона можно объяснить с нескольких позиций:
Для успешной терапии этого заболевания необходимо вывести в ремиссию другие хронические заболевания, в первую очередь это касается хронических очагов инфекции, заболеваний печени и желчного пузыря, хронических воспалительных заболеваний органов ЖКТ.
Непосредственно лечение псориаза следует начинать с курса общей детоксикации, включающего пищевые волокна, флору и витаминотерапию в течение 2-3 недель (так называемая "очистка"), а затем начинать курс базисной терапии. Тактика при "очистке" может быть следующая:
Вторая группа проблем кожи – заболевания сальных желез. Среди них хотелось бы поговорить о СЕБОРЕЯХ и АКНЕ.
Под названием себорея принято понимать болезненное состояние кожи, связанное с отделением сальных желез, увеличенного по сравнению с нормой количества кожного сала измененного химического состава (Ю.Ф. Королев, 1972 г.).
Себорея является фоном развития или этиологическим фактором угревой сыпи, пиодермитов, розовых угрей, алопеций, шелушащихся поражений кожи лица, туловища, волосистой части головы.
Изменения физиологического состояния, являющиеся основой себореи, развиваются под влиянием нарушений деятельности эндокринной и нервной систем. Отмечено повышенное салоотделепие при болезни Иценко-Кушинга, супрагенитальном синдроме, семиномах, в период полового созревания юношей и девушек, у беременных женщин, во второй половине менструального периода половозрелых женщин (временно преобладают андрогены), при лечебном и экспериментальном введении в организм мужских половых гормонов.
Кожа и её дериваты (сальные и потовые железы, волосяные фолликулы) андрогензависимы. Повышенная продукция андрогенов в организме усиливает образование кожного сала (себорея, которая может проявляться самостоятельно, а также быть важным фактором патогенеза акне).
Следует отметить, что мужские половые гормоны – андрогены (тестостерон, дигидроэпиандростерон, андростеидион и др.) образуются не только в половых железах мужчин, но и в небольших количествах в организме женщин (в надпочечниках, яичниках и коже).
В тканях-мишенях андрогены (тестостерон) под влиянием фермента 5α-редуктазы превращается в биологически более активный дегидростерон (ДГТ), который, связываясь с рецепторами, активирует специфические участки генома ДНК клеток, кодирующие тканеспецифичные информационные (матричные) РНК (мРНК), обеспечивающих синтез определенных для данной клетки наборов белков, необходимых для реализации сигнала от андрогенов. Одновременно происходит активация синтеза рибосомной и транспортной РНК, ускоряя клеточное деление.
Вероятность развития андрогензависимой патологии (себорея, гирсутизм, андрогенная алопеция) и степень ее проявления зависит от количества биологически активных андрогенов и повышения чувствительности андрогенных рецепторов в коже. Антагонисты андрогенов, эстрогены, также имеют рецепторы в коже и её образованиях, и выполняют иную, чем у андрогенов, функцию – торможение продукции кожного сала.
Среди причин развития себореи, самое непосредственное участие принимает нервная система. Усиление салоотделения наблюдается при переутомлении, стрессах, для которых характерно повышение тонуса парасимпатического отдела вегетативной нервной системы. У больных себореей наблюдается слабость и инертность раздражительного процесса, проявляющаяся легкой эмоциональной возбудимостью и раздражительностью, нарушением сна, повышенным потоотделением, склонностью к гипотонии и гипергликемии, лабильностью сердечно-сосудистой системы, легкой половой возбудимостью. Усиление парасимпатических влияний наблюдается также в период полового созревания, что приводит к усиленной секреторной активности сальных желез, вегетативным нарушениям (стойкий красный дермографизм, гипергидроз, акропианоз).
Влияние на течение себореи оказывают заболевания желудочно-кишечного тракта (гастрит, язва желудка и двенадцатиперстной кишки, холецистит, колит), хронические инфекционные заболевания (хр. тонзиллит, гайморит, кариес и т.п.), типовитаминозы, недостаточность цинка в организме, снижение иммунных сил в организме.
Различают жирную, сухую и смешанную формы себореи. В зависимости от консистенции и химического состава кожного сала, жирную себорею подразделяют на жидкую и густую. Нарушение салоотделения создает благоприятную почву для появления комедонов, угрей, атером, пиодермитов, дерматитов, алопеции.
Жирная себорея чаще протекает по типу жидкой. Проявления жидкой себореи возникают преимущественно у женщин в возрасте 10-14 лет. Около 40% больных жидкой себореей – мужчины, причем первые признаки у них появляются на 1-2 года позже, чем у женщин. Болезненное состояние кожи становится максимальным у женщин к 16-20, а у мужчин – к 18-22 годам..
Примерно у 20-30% больных мужчин и 3% женщин себорея проявляется по типу густой (Ю.Ф. Королев, 1972 г.). Она развивается в возрасте 16-20 лет и выражается в умеренном усилении салоотделения на коже лица, груди и спины. Кожа у больных густой себореей жирная, но кожное сало настолько сгущено и смешано с отшелушивающимися роговыми чешуйками, что кожа кажется сухой, воспаленной, нередко морщинистой. Вследствие пониженной эластичности она с трудом собирается в складку, грубая, имеет тусклый цвет. Кожный рисунок усилен, наблюдается выраженное расширение выводных протоков, сальные железы зияют. Кожное сало выдавливается с трудом, имеет густую консистенцию и неприятный запах. Чувствительность кожи к инсоляции, действию высоких и низких температур, химическим раздражителям снижена.
Сухая себорея – заболевание кожи вследствие гипофункции сальных желез. Проявляется сухостью кожи, шелушением, фолликулярным гиперксратозом, экзематизацией. Локализуется на коже верхней части головы (волосы сухие, истончены), разгибательных поверхностях верхних и нижних конечностей, боковой части туловища.
Смешанная себорея является комбинированной формой, когда симптомы жирной себореи наблюдаются в области кожи лица, а сухой себореи – в области верхней части головы. Кроме того, можно наблюдать смешанные формы себореи, когда на лице клинические проявления жидкой жирной себореи, а на коже верхней части головы – густой жирной себореи.
Гистопатология себореи: при густой жирной себорее наблюдается утолщение эпидермиса за счет выраженного гиперкератоза (особенно в устьях волосяных фолликулов), сальные железы гипертрофированы, переполнены жиром.
Вокруг кровеносных и лимфатических сосудов отмечается гисгиолимфопитарный воспалительный инфильтрат.
При жидкой себорее преобладает гиперплазия сальных желез. При сухой себорее – фолликулярный гиперкератоз, недостаточное развитие сального волосяного аппарата.
УГРИ (АКНЕ).
Угревая болезнь (acne vulgaris) широко распространенное заболевание и занимает одно из первых мест по обращаемости в косметологические лечебницы. Согласно статистическим данным, обыкновенные угри у молодежи встречаются в 60-95% случаев, хотя первичные проявления заболевания могут развиться в любом возрасте – от 5 до 65 лет.
Единого мнения об этиологии и патогенезе угревой болезни не существует.
Согласно современным взглядам, угревая болезнь считается полиэтиологическим заболеванием, при котором определяется несколько наиболее значимых патогенетических факторов: дисфункция эндокринной системы, гиперсекреция кожного сала, влияние микрофлоры, бактериальных липаз и свободных жирных кислот, нарушение кератинизации, изменение иммунологичсской реактивности организма, генетическая предрасположенность (см. схему).
Именно поэтому, назначение БАДов для коррекции нарушений в целостном организме есть залог успеха в лечении, как кожных заболеваний, так и вторичных кожных изменений.
В настоящей работе хотелось бы осветить две основных темы: комплексное патогенетическое лечение псориаза и лечение себореи и угревой болезни.
ПСОРИАЗ
На основании данных современной литературы об этиологии и патогенезе псориаза, можно прийти к выводу, что в настоящее время выделяется несколько взаимодополняющих концепций, основанных на изучении: аутоиммунных процессов, нервной системы, состояния внутренних органов, микроциркуляции, провоцирующих окружающих стимулов.
Среди множества теорий возникновения псориаза одной из основных в настоящее время считается наследственная теория, которая основана на случаях семейного проявления этого дерматоза с высоким риском выраженности заболевания в первые два десятилетия жизни.
Однако, будучи мультифакториально наследуемым, псориаз не является, строго говоря, наследственным заболеванием. На сегодняшний день выделяют две эпидемиологических формы псориаза: тип I и тип II.
Псориаз I типа ассоциируется с системой human lymphocyte antigen (в 85,3% случаев выявлены маркеры HLA). Он характеризуется семейственностью. Течение заболевания при псориазе I типа в большинстве случаев более тяжелое, чем при типе II, имеет выраженную тенденцию к генерализации процесса.
Псориаз II типа ассоциируется с поздним началом (старше 40 лет) и является спорадическим. Отсутствует четко выраженная связь с системой HLA. Семейная частота заболевания отсутствует. В отличие от первого типа чаще встречаются поражения ногтей и суставов.
Другой общепризнанной теорией возникновения псориаза является иммунная. Сюда помимо воспалительных изменений в сосудах и инфильтрата из активированных Т-лимфоцитов и макрофагов, относят очаговые скопления гранулоцитов, а также повышение эпидермалъной пролиферации кератииоцитов.
Из-за преобладания эпидермальной гиперпролиферации и скопления гранулоцитов причину псориаза долго искали в функциональном нарушении роста кератиноцитов, активности нейтрофилов или обмена арахидоновой кислоты, и в результате эти исследования занимают значительную часть в патогенезе развития заболевания.
Часто начальные признаки спорадически возникающего псориаза можно сопоставить с какими-либо психотравмирующими ситуациями, хотя большинство авторов придерживаются мнения, согласно которому псориаз не является в полной мере психосоматическим заболеванием.
В качестве отдельной части в патогенезе псориаза рассматривают нарушения во внутренних органах. В первую очередь это касается хронических очагов инфекции (хр. тонзиллит, хр. гайморит и др.), нарушения со стороны органов желудочно-кишечного тракта (печени, желчного пузыря, толстого кишечника).
Исхода из всего вышесказанного, псориаз, будучи полиэтиологическим заболеванием требует при своем лечении такого же многостороннего подхода.
Лечение этого заболевания мы разделяем на две группы – местное и общее.
Базисное общее лечение составляется с помощью нескольких групп добавок:
2.2. К этой же группе можно отнести такие БАДы как По д'Арко, Красный клевер и Черный орех, обладающие способностью купировать аллергические и аутоиммунные процессы. Pau d'Arco обладает также мощным противовоспалительным эффектом и может выступать в качестве иммуномодулятора.
3. Третья группа – БАДы, обладающие способностью нормализовать микроклимат в кишечнике. Это волокна и препараты, содержащие сапрофитную флору и ферменты(Локло, Бифидофилус, Эй Джи Экс). Назначение этих БАДов диктуется необходимостью исключить попадание в общий кровоток самого разного рода токсинов экзо- и эндогенного происхождения, попадающих и образующихся в кишечнике и воздействуя на одну из самых тонких и вариабельных систем нашего организма – иммунную. С другой стороны, нормализация микрофлоры в кишечнике способствует образованию и всасыванию некоторых витаминов, что также способствует нормализации митотической активности кератиноцитов.
4. Четвертая группа – БАДы, нормализующие состояние нервной системы – такие как Эйч Ви Пи, Восьмерка и др.
Местное лечение.
В качестве местного лечения применяется лосьон, приготовленный из Коллоидного серебра и Вич-Вера геля в пропорции 1:4 и 1:5.
Принцип действия этого лосьона можно объяснить с нескольких позиций:
Для успешной терапии этого заболевания необходимо вывести в ремиссию другие хронические заболевания, в первую очередь это касается хронических очагов инфекции, заболеваний печени и желчного пузыря, хронических воспалительных заболеваний органов ЖКТ.
Непосредственно лечение псориаза следует начинать с курса общей детоксикации, включающего пищевые волокна, флору и витаминотерапию в течение 2-3 недель (так называемая "очистка"), а затем начинать курс базисной терапии. Тактика при "очистке" может быть следующая:
Вторая группа проблем кожи – заболевания сальных желез. Среди них хотелось бы поговорить о СЕБОРЕЯХ и АКНЕ.
Под названием себорея принято понимать болезненное состояние кожи, связанное с отделением сальных желез, увеличенного по сравнению с нормой количества кожного сала измененного химического состава (Ю.Ф. Королев, 1972 г.).
Себорея является фоном развития или этиологическим фактором угревой сыпи, пиодермитов, розовых угрей, алопеций, шелушащихся поражений кожи лица, туловища, волосистой части головы.
Изменения физиологического состояния, являющиеся основой себореи, развиваются под влиянием нарушений деятельности эндокринной и нервной систем. Отмечено повышенное салоотделепие при болезни Иценко-Кушинга, супрагенитальном синдроме, семиномах, в период полового созревания юношей и девушек, у беременных женщин, во второй половине менструального периода половозрелых женщин (временно преобладают андрогены), при лечебном и экспериментальном введении в организм мужских половых гормонов.
Кожа и её дериваты (сальные и потовые железы, волосяные фолликулы) андрогензависимы. Повышенная продукция андрогенов в организме усиливает образование кожного сала (себорея, которая может проявляться самостоятельно, а также быть важным фактором патогенеза акне).
Следует отметить, что мужские половые гормоны – андрогены (тестостерон, дигидроэпиандростерон, андростеидион и др.) образуются не только в половых железах мужчин, но и в небольших количествах в организме женщин (в надпочечниках, яичниках и коже).
В тканях-мишенях андрогены (тестостерон) под влиянием фермента 5α-редуктазы превращается в биологически более активный дегидростерон (ДГТ), который, связываясь с рецепторами, активирует специфические участки генома ДНК клеток, кодирующие тканеспецифичные информационные (матричные) РНК (мРНК), обеспечивающих синтез определенных для данной клетки наборов белков, необходимых для реализации сигнала от андрогенов. Одновременно происходит активация синтеза рибосомной и транспортной РНК, ускоряя клеточное деление.
Вероятность развития андрогензависимой патологии (себорея, гирсутизм, андрогенная алопеция) и степень ее проявления зависит от количества биологически активных андрогенов и повышения чувствительности андрогенных рецепторов в коже. Антагонисты андрогенов, эстрогены, также имеют рецепторы в коже и её образованиях, и выполняют иную, чем у андрогенов, функцию – торможение продукции кожного сала.
Среди причин развития себореи, самое непосредственное участие принимает нервная система. Усиление салоотделения наблюдается при переутомлении, стрессах, для которых характерно повышение тонуса парасимпатического отдела вегетативной нервной системы. У больных себореей наблюдается слабость и инертность раздражительного процесса, проявляющаяся легкой эмоциональной возбудимостью и раздражительностью, нарушением сна, повышенным потоотделением, склонностью к гипотонии и гипергликемии, лабильностью сердечно-сосудистой системы, легкой половой возбудимостью. Усиление парасимпатических влияний наблюдается также в период полового созревания, что приводит к усиленной секреторной активности сальных желез, вегетативным нарушениям (стойкий красный дермографизм, гипергидроз, акропианоз).
Влияние на течение себореи оказывают заболевания желудочно-кишечного тракта (гастрит, язва желудка и двенадцатиперстной кишки, холецистит, колит), хронические инфекционные заболевания (хр. тонзиллит, гайморит, кариес и т.п.), типовитаминозы, недостаточность цинка в организме, снижение иммунных сил в организме.
Различают жирную, сухую и смешанную формы себореи. В зависимости от консистенции и химического состава кожного сала, жирную себорею подразделяют на жидкую и густую. Нарушение салоотделения создает благоприятную почву для появления комедонов, угрей, атером, пиодермитов, дерматитов, алопеции.
Жирная себорея чаще протекает по типу жидкой. Проявления жидкой себореи возникают преимущественно у женщин в возрасте 10-14 лет. Около 40% больных жидкой себореей – мужчины, причем первые признаки у них появляются на 1-2 года позже, чем у женщин. Болезненное состояние кожи становится максимальным у женщин к 16-20, а у мужчин – к 18-22 годам..
Примерно у 20-30% больных мужчин и 3% женщин себорея проявляется по типу густой (Ю.Ф. Королев, 1972 г.). Она развивается в возрасте 16-20 лет и выражается в умеренном усилении салоотделения на коже лица, груди и спины. Кожа у больных густой себореей жирная, но кожное сало настолько сгущено и смешано с отшелушивающимися роговыми чешуйками, что кожа кажется сухой, воспаленной, нередко морщинистой. Вследствие пониженной эластичности она с трудом собирается в складку, грубая, имеет тусклый цвет. Кожный рисунок усилен, наблюдается выраженное расширение выводных протоков, сальные железы зияют. Кожное сало выдавливается с трудом, имеет густую консистенцию и неприятный запах. Чувствительность кожи к инсоляции, действию высоких и низких температур, химическим раздражителям снижена.
Сухая себорея – заболевание кожи вследствие гипофункции сальных желез. Проявляется сухостью кожи, шелушением, фолликулярным гиперксратозом, экзематизацией. Локализуется на коже верхней части головы (волосы сухие, истончены), разгибательных поверхностях верхних и нижних конечностей, боковой части туловища.
Смешанная себорея является комбинированной формой, когда симптомы жирной себореи наблюдаются в области кожи лица, а сухой себореи – в области верхней части головы. Кроме того, можно наблюдать смешанные формы себореи, когда на лице клинические проявления жидкой жирной себореи, а на коже верхней части головы – густой жирной себореи.
Гистопатология себореи: при густой жирной себорее наблюдается утолщение эпидермиса за счет выраженного гиперкератоза (особенно в устьях волосяных фолликулов), сальные железы гипертрофированы, переполнены жиром.
Вокруг кровеносных и лимфатических сосудов отмечается гисгиолимфопитарный воспалительный инфильтрат.
При жидкой себорее преобладает гиперплазия сальных желез. При сухой себорее – фолликулярный гиперкератоз, недостаточное развитие сального волосяного аппарата.
УГРИ (АКНЕ).
Угревая болезнь (acne vulgaris) широко распространенное заболевание и занимает одно из первых мест по обращаемости в косметологические лечебницы. Согласно статистическим данным, обыкновенные угри у молодежи встречаются в 60-95% случаев, хотя первичные проявления заболевания могут развиться в любом возрасте – от 5 до 65 лет.
Единого мнения об этиологии и патогенезе угревой болезни не существует.
Согласно современным взглядам, угревая болезнь считается полиэтиологическим заболеванием, при котором определяется несколько наиболее значимых патогенетических факторов: дисфункция эндокринной системы, гиперсекреция кожного сала, влияние микрофлоры, бактериальных липаз и свободных жирных кислот, нарушение кератинизации, изменение иммунологичсской реактивности организма, генетическая предрасположенность (см. схему).
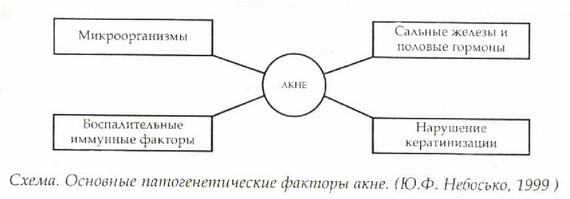
Причины Акне
Важную роль в патогенезе угрей играют функциональные нарушения эндокринной системы. Это подтверждается возникновением угревой болезни в пубертатном периоде, при нарушении менструального цикла у женщин, у больных с гиперандрогенией, при эндокринной патологии, у мужчин и женщин, длительно получающих андрогены и анаболические гормоны. Сущность этих эндокринных нарушений – абсолютное или относительное увеличение концентрации андрогенов по сравнению с эстрогенами. Андрогены/эстрогени у мужчин в норме составляют 10/4, а у больных себореей – 12/4; у женщин в норме 4/10, у больных себореей – 6-8/10.
По мнению многих авторов, угревая болезнь возникает на фоне сформировавшегося "себорейного статуса". Гиперплазированные сальные железы активно выделяют секрет, который, попадал на поверхность кожи, раздражает протоки сальных желез и стимулирует их избыточное ороговение. Сальные железы становится закупоренной, растягивается. Внутри ее начинают развиваться микроорганизмы с выделением свободных жирных кислот. Далее в сальные железы проникают лейкоциты. Наполненная секретом железа может разорваться, в результате чего освободившиеся микроорганизмы и оставшиеся частицы проникают в окружающие ткани. Иммунологический ответ на этот экссудат приводит к развитию воспаления (возникновение папул и пустул), В тяжелых случаях формируются большие кисты, инфильтраты, свищи. Таким образом, вульгарные угри представляют собой воспалительные изменения в сальных железах и околожелезистой ткани. Непосредственными причинами воспаления в сальных железах являются микроорганизмы – чаще коринебактерии акне или стафилококк. Коринебактериум акне (КА) – анаэробы, и в зонах, где имеются сальные железы, превышают численность аэробных бактерий в 10-100 раз. КА активно связывают комплемент, влияют на хемотаксис и фазу аттракции полиморфно-ядерных лейкоцитов, продуцируют простагландиноподобные вещества, КА и стафилококки способны продуцировать ряд токсинов и ферментов: гиалуронидазу, протеиназы, ДНК-азу, РНК-азы, коагулазу, стрептокиназу, липазу, эитеротоксин, гемолизин, фибринолизин и др., которые повреждают ткани кожи и снижают их резистентность. Бактериальная липаза гидролизует триглицериды на жирные кислоты. Липазы КА и стафилококков эпидермидис действуют неодинаково. КА – основные продуценты свободных жирных кислот при рН 4,5, а некоторые штаммы С. эпидермидис – при рН 6,4. Точно установлено, что при наличии угрей экскретяруется больше липидов и возрастает содержание триглицеридов и сквалена, а уровень холестерина и фракций парафина снижается.
При изучении в липидах кожи и сыворотке крови состава жирных кислот у лиц с угрями, установили снижение жирных кислот с короткими цепями (число С-атомов до 14), особенно на низком уровне определялась октадека-9,12-диеновая кислота (линоленовая). В результате уменьшения количества короткоцепочечных ЖК, реакция поверхности кожи становится щелочной и ее бактерицидность значительно снижается. Уменьшение содержания линоленовой (полиненасыщенной) кислоты в поверхностном жире усиливает пролиферацию в три раза и ретенционный гиперкератоз внутри воронки волосяного фолликула, что ведет к образованию микрокомедонов.
Тяжесть течения угревой сыпи находится в прямой зависимости с выраженностью иммунологических нарушений в организме больного. Выявлено снижение показателей клеточного и гуморального иммунитета, неспецифических факторов защиты.
Исходя из всего вышесказанного, лечение подобного заболевания также будет комплексным и будет включать в себя как общую, так и местную терапию.
Общая терапия будет включать в себя несколько позиций:
Для местного лечения себореи и угревой болезни можно использовать различные средства. Среди них уже упоминавшийся лосьон Вич-Вера гель + Коллоидное серебро, который можно применять при особенно выраженных воспалительных проявлениях заболевания. Можно также приготовить 5-10% лосьон с Маслом чайного дерева (20 капель масла – 1 мл), в котором в качестве основы можно использовать Вич-Вера гель либо нежирные натуральные кремы (при сухой себорее – жирные кремы). Эти средства можно использовать для нанесения на уже пораженные участки кожи с воспалительными явлениями.
Для ежедневного ухода за себорейными участками кожи следует приготовить очищающие лосьоны. Они могут быть как спиртовые, так и водные. В качестве основы для них используется либо 70% спирт, либо очищенная вода. Состав (па 100 мл): 1-2 мл салициловой кислоты или резорцина, 1-2 мл Масла чайного дерева или/и Коллоидного серебра, 2-3 столовые ложки экстракта календулы, 2-3 столовых ложки лимонного сока. Этим лосьоном нужно протирать кожу 2-3 раза в день.
В добавление к специальному ежедневному уходу очень полезно будет использовать маски 1-2 раза в неделю. В качестве масок используется простокваша (можно использовать каждый вечер по 5-10 мин), витаминные маски из клубники, апельсинов, помидоров (если нет индивидуальной непереносимости этих продуктов), огурцов, дрожжей. Если кожа не склонна к раздражению и сухости, можно использовать глубокую гипертоническую очистку один раз в неделю: умыться белым туалетным мылом, затем еще раз нанести мыльную иену на кожу и сверху нанести мелкую поваренную соль и оставить на 5 минут. Смыть теплой водой.
Диета.
К особенностям диеты больных себореями и угревой болезнью следует отнести следующее: пища должна содержать повышенное количество пищевых волокон и минимальное количество свободных сахаров! Второе замечание особо важно при данной патологии, так как нарушение этого условия очень часто приводит к обострению заболевания в первые сутки после приема большого количества простых сахаров.
Тактика.
В настоящем обзоре присутствует довольно большое количество БАДов, поэтому следует сказать, что назначение того или иного препарата будет диктоваться конкретной ситуацией у вашего пациента, его ведущим синдромом в настоящий момент, наличием или отсутствием сопутствующих заболеваний и так далее. Лечение лучше начинать с курса "очистки", описанного ранее. Дальнейшее лечение определяется конкретной ситуацией. Не следует забывать также и различные физиотерапевтические методы лечения (УФО, дарсонвализацию, массаж лица, душ, сероводородные ванны, морские купания и др.).
И последнее. Хронически протекающие кожные заболевания чаще всего являются проблемой целостного организма, поэтому справиться с ними можно только используя комплексный подход в терапии.
III научно-практическая конференция
с международным участием
«Питание и здоровье. XXI век»,
ноябрь 2002
По мнению многих авторов, угревая болезнь возникает на фоне сформировавшегося "себорейного статуса". Гиперплазированные сальные железы активно выделяют секрет, который, попадал на поверхность кожи, раздражает протоки сальных желез и стимулирует их избыточное ороговение. Сальные железы становится закупоренной, растягивается. Внутри ее начинают развиваться микроорганизмы с выделением свободных жирных кислот. Далее в сальные железы проникают лейкоциты. Наполненная секретом железа может разорваться, в результате чего освободившиеся микроорганизмы и оставшиеся частицы проникают в окружающие ткани. Иммунологический ответ на этот экссудат приводит к развитию воспаления (возникновение папул и пустул), В тяжелых случаях формируются большие кисты, инфильтраты, свищи. Таким образом, вульгарные угри представляют собой воспалительные изменения в сальных железах и околожелезистой ткани. Непосредственными причинами воспаления в сальных железах являются микроорганизмы – чаще коринебактерии акне или стафилококк. Коринебактериум акне (КА) – анаэробы, и в зонах, где имеются сальные железы, превышают численность аэробных бактерий в 10-100 раз. КА активно связывают комплемент, влияют на хемотаксис и фазу аттракции полиморфно-ядерных лейкоцитов, продуцируют простагландиноподобные вещества, КА и стафилококки способны продуцировать ряд токсинов и ферментов: гиалуронидазу, протеиназы, ДНК-азу, РНК-азы, коагулазу, стрептокиназу, липазу, эитеротоксин, гемолизин, фибринолизин и др., которые повреждают ткани кожи и снижают их резистентность. Бактериальная липаза гидролизует триглицериды на жирные кислоты. Липазы КА и стафилококков эпидермидис действуют неодинаково. КА – основные продуценты свободных жирных кислот при рН 4,5, а некоторые штаммы С. эпидермидис – при рН 6,4. Точно установлено, что при наличии угрей экскретяруется больше липидов и возрастает содержание триглицеридов и сквалена, а уровень холестерина и фракций парафина снижается.
При изучении в липидах кожи и сыворотке крови состава жирных кислот у лиц с угрями, установили снижение жирных кислот с короткими цепями (число С-атомов до 14), особенно на низком уровне определялась октадека-9,12-диеновая кислота (линоленовая). В результате уменьшения количества короткоцепочечных ЖК, реакция поверхности кожи становится щелочной и ее бактерицидность значительно снижается. Уменьшение содержания линоленовой (полиненасыщенной) кислоты в поверхностном жире усиливает пролиферацию в три раза и ретенционный гиперкератоз внутри воронки волосяного фолликула, что ведет к образованию микрокомедонов.
Тяжесть течения угревой сыпи находится в прямой зависимости с выраженностью иммунологических нарушений в организме больного. Выявлено снижение показателей клеточного и гуморального иммунитета, неспецифических факторов защиты.
Исходя из всего вышесказанного, лечение подобного заболевания также будет комплексным и будет включать в себя как общую, так и местную терапию.
Общая терапия будет включать в себя несколько позиций:
- Нормализация состояния нервной системы (Нутри-Калм, Эйч Ви Пи, Восьмерка), в частности и вегетативной ее части, снижая стимуляцию выработки сальными железами кожного сала.
- Нормализация состояния желудочно-кишечного тракта. Для этой цели могут быть использованы такие препараты, как Каскара Саграда, Репейник, Хлорофилл жидкий, Бифидофилус Флора Форс. Обоснованность применения этих БАДов мы описывали в разделе, посвященному псориазу. Хотелось бы отметить, что применение тех или иных позиций добавок в этом пункте диктуется состоянием желудочно-кишечного тракта.
- Усиление иммунологической защиты организма. В данном случае применяются такие БАДы, как Красный клевер, По д'Арко, Моринда, Кошачий коготь.
- БАДы, регулирующие деятельность сальных желез. Среди них хотелось бы более подробно остановиться на двух добавках.
- В отдельную группу хотелось бы выделить ω-кислоты (Омега-3), Механизм противовоспалительного действия был описан выше. Другой эффект, реализуемый зa счет приема этой добавки – нормализация химического состава кожного сала с формированием на коже кислой среды (рН меньше 6), создавая бактериостатический эффект на поверхности кожи.
Для местного лечения себореи и угревой болезни можно использовать различные средства. Среди них уже упоминавшийся лосьон Вич-Вера гель + Коллоидное серебро, который можно применять при особенно выраженных воспалительных проявлениях заболевания. Можно также приготовить 5-10% лосьон с Маслом чайного дерева (20 капель масла – 1 мл), в котором в качестве основы можно использовать Вич-Вера гель либо нежирные натуральные кремы (при сухой себорее – жирные кремы). Эти средства можно использовать для нанесения на уже пораженные участки кожи с воспалительными явлениями.
Для ежедневного ухода за себорейными участками кожи следует приготовить очищающие лосьоны. Они могут быть как спиртовые, так и водные. В качестве основы для них используется либо 70% спирт, либо очищенная вода. Состав (па 100 мл): 1-2 мл салициловой кислоты или резорцина, 1-2 мл Масла чайного дерева или/и Коллоидного серебра, 2-3 столовые ложки экстракта календулы, 2-3 столовых ложки лимонного сока. Этим лосьоном нужно протирать кожу 2-3 раза в день.
В добавление к специальному ежедневному уходу очень полезно будет использовать маски 1-2 раза в неделю. В качестве масок используется простокваша (можно использовать каждый вечер по 5-10 мин), витаминные маски из клубники, апельсинов, помидоров (если нет индивидуальной непереносимости этих продуктов), огурцов, дрожжей. Если кожа не склонна к раздражению и сухости, можно использовать глубокую гипертоническую очистку один раз в неделю: умыться белым туалетным мылом, затем еще раз нанести мыльную иену на кожу и сверху нанести мелкую поваренную соль и оставить на 5 минут. Смыть теплой водой.
Диета.
К особенностям диеты больных себореями и угревой болезнью следует отнести следующее: пища должна содержать повышенное количество пищевых волокон и минимальное количество свободных сахаров! Второе замечание особо важно при данной патологии, так как нарушение этого условия очень часто приводит к обострению заболевания в первые сутки после приема большого количества простых сахаров.
Тактика.
В настоящем обзоре присутствует довольно большое количество БАДов, поэтому следует сказать, что назначение того или иного препарата будет диктоваться конкретной ситуацией у вашего пациента, его ведущим синдромом в настоящий момент, наличием или отсутствием сопутствующих заболеваний и так далее. Лечение лучше начинать с курса "очистки", описанного ранее. Дальнейшее лечение определяется конкретной ситуацией. Не следует забывать также и различные физиотерапевтические методы лечения (УФО, дарсонвализацию, массаж лица, душ, сероводородные ванны, морские купания и др.).
И последнее. Хронически протекающие кожные заболевания чаще всего являются проблемой целостного организма, поэтому справиться с ними можно только используя комплексный подход в терапии.
III научно-практическая конференция
с международным участием
«Питание и здоровье. XXI век»,
ноябрь 2002
Обращайтесь за индивидуальной консультацией и сопровождением к нашим экспертам (ЗДЕСЬ).
Присоединяйтесь на
"Курс Эволюции Тела":
Практическая Диетология и
Базовая Нутрициология и
Курс "Биохимия счастья и успеха".
Присоединяйтесь на
"Курс Эволюции Тела":
Практическая Диетология и
Базовая Нутрициология и
Курс "Биохимия счастья и успеха".

